L’Inseminazione intrauterina: storia, efficacia e applicazioni cliniche nella medicina riproduttiva
L'inseminazione intrauterina (IUI) rappresenta una delle tecniche di procreazione medicalmente assistita più consolidate e diffuse nel panorama della medicina riproduttiva moderna. Questa procedura, che vanta una storia di oltre due secoli, continua a essere il primo approccio terapeutico offerto alle coppie con difficoltà riproduttive, grazie alla sua relativa semplicità, ai costi contenuti rispetto ad altre tecniche e ai tassi di successo che, seppur variabili, possono raggiungere il 15-20% per ciclo nelle donne sotto i 35 anni. Tuttavia, l'efficacia della procedura dipende significativamente da diversi fattori, tra cui l'età della donna, i livelli dell’ormone antimülleriano, le caratteristiche del liquido seminale e la causa sottostante dell'infertilità.
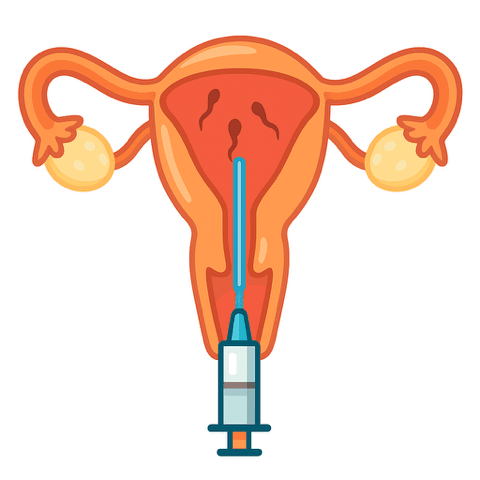
Storia e Sviluppo dell'Inseminazione Intrauterina
L'inseminazione intrauterina ha radici storiche profonde che risalgono a circa 200 anni fa, quando il medico J. Hunter la concettualizzò per la prima volta. Hunter, pioniere di questa tecnica rivoluzionaria, riuscì a ottenere la prima gravidanza documentata mediante inseminazione artificiale iniettando del liquido seminale direttamente nella vagina di una donna il cui partner era affetto da ipospadia, una malformazione congenita che coinvolge l'uretra e il pene. Questo primo successo storico dimostrò la fattibilità del concetto di assistenza riproduttiva, aprendo la strada a secoli di sviluppi e perfezionamenti tecnici.
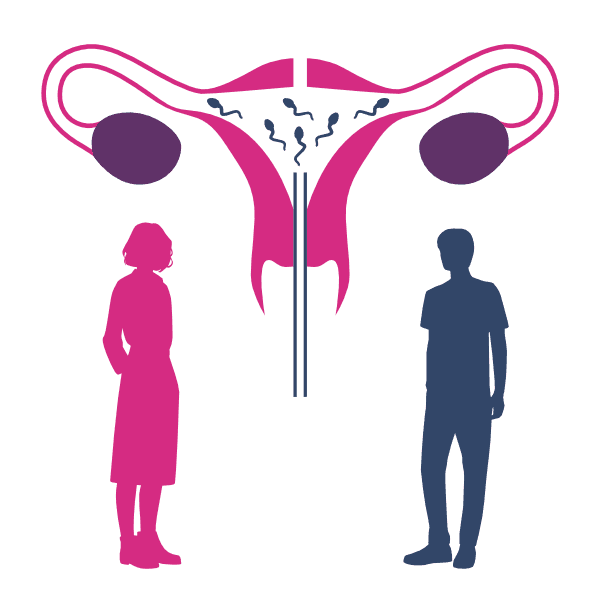
Nel corso dei decenni successivi, la tecnica si è evoluta significativamente, passando dall'iniezione vaginale primitiva alla moderna inseminazione intrauterina diretta. La metodica attuale si basa su un principio apparentemente semplice ma scientificamente raffinato: il liquido seminale, proveniente dal partner o da un donatore, viene preparato in laboratorio e successivamente iniettato direttamente nell'utero della donna attraverso un catetere dedicato. Questa evoluzione tecnica ha permesso di migliorare significativamente le probabilità di fecondazione, bypassando le barriere naturali del tratto riproduttivo femminile e posizionando gli spermatozoi in prossimità diretta delle tube di Falloppio.
L'IUI ha mantenuto la sua rilevanza clinica anche nell'era delle tecniche di procreazione assistita più avanzate, rappresentando ancora oggi il primo aiuto che la scienza offre alle coppie alla ricerca di una gravidanza con difficoltà a raggiungere il concepimento in maniera spontanea. La sua longevità nel panorama medico testimonia non solo l'efficacia della procedura, ma anche la sua capacità di adattarsi alle moderne esigenze cliniche e ai progressi scientifici nel campo della medicina riproduttiva.
Meccanismo d'Azione e Procedura Clinica
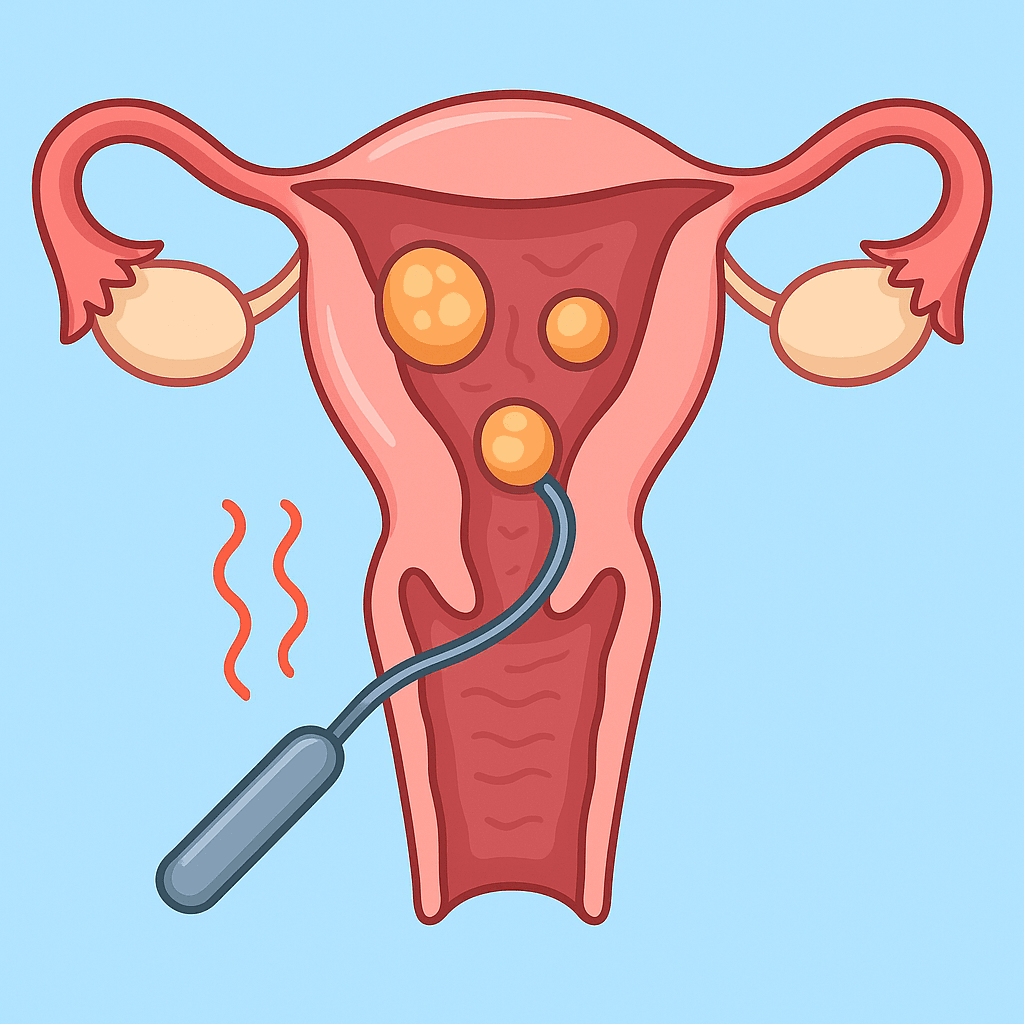
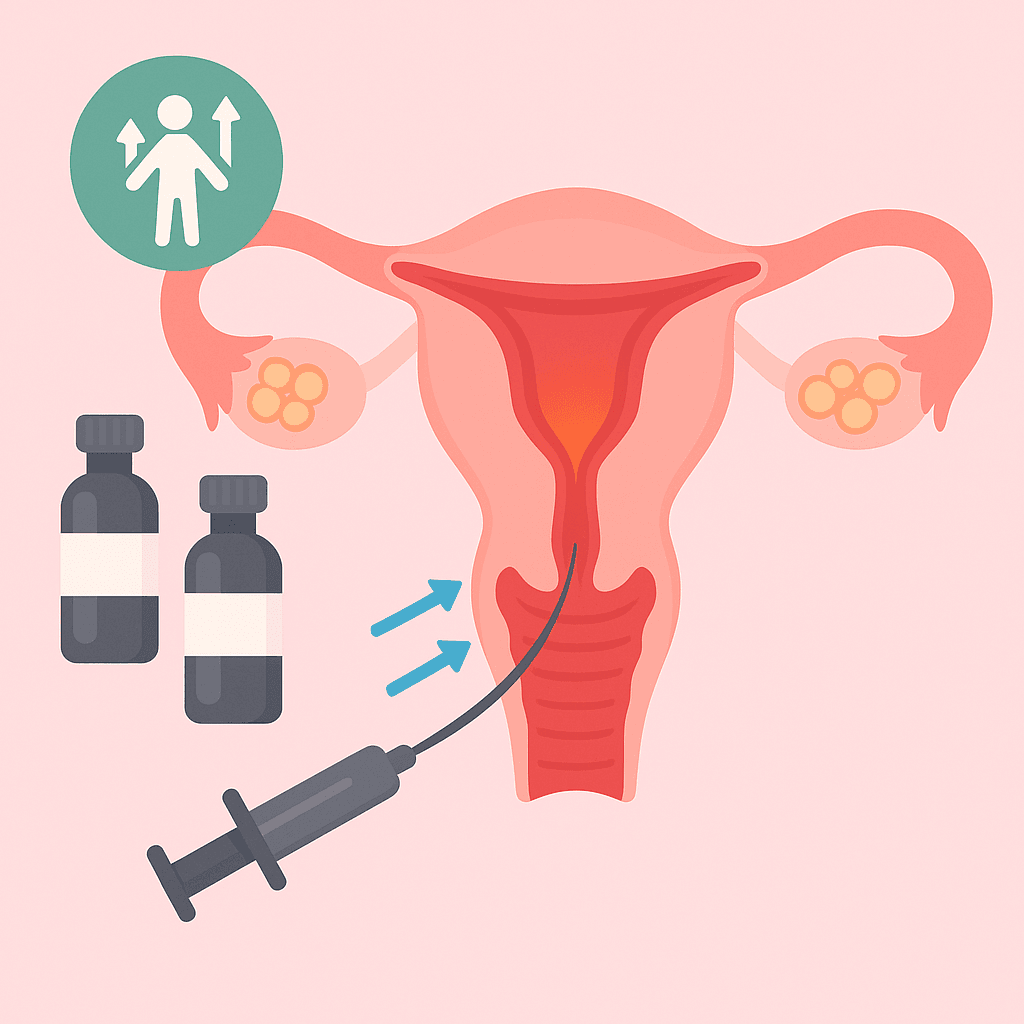
L'inseminazione intrauterina è classificata come una tecnica di procreazione assistita di primo livello, caratterizzata da un approccio meno invasivo rispetto alle tecniche più complesse come la fecondazione in vitro. La procedura sfrutta il principio biologico fondamentale della fertilizzazione naturale, ottimizzando tuttavia le condizioni per l'incontro tra gameti maschili e femminili. Il processo inizia con la preparazione del campione seminale in laboratorio, dove gli spermatozoi vengono separati dal liquido seminale, concentrati e attivati attraverso tecniche di capacitazione che ne migliorano la motilità e la capacità fecondante.
La prima fase prevede il monitoraggio accurato del ciclo ovulatorio della donna, spesso supportato da stimolazione ovarica controllata per ottimizzare la produzione di ovociti maturi. Il timing dell'inseminazione è cruciale e viene programmato in base ai parametri ormonali e ecografici che indicano l'imminente ovulazione. Durante la procedura vera e propria, il catetere viene inserito attraverso il collo dell'utero e il campione seminale preparato viene depositato direttamente nella cavità uterina, posizionando gli spermatozoi in una posizione ottimale per raggiungere le tube di Falloppio dove avviene normalmente la fecondazione.
Tassi di Successo e Fattori Prognostici
I tassi di successo dell'inseminazione intrauterina presentano una variabilità significativa che dipende da molteplici fattori clinici e demografici. Secondo gli studi più recenti, il tasso di gravidanza per ciclo naturale si attesta intorno al 4-5%, mentre nei cicli stimolati con farmaci per la fertilità può raggiungere il 7-16%3 Un'analisi più ampia che ha coinvolto oltre 175.000 IUI eseguite in 22 centri europei ha riportato un tasso di gravidanza medio dell'8,6% per ciclo, con una notevole variabilità tra i centri che oscillava dal 4% al 13%.
L'età della donna rappresenta uno dei fattori prognostici più significativi per il successo dell'IUI. Le possibilità di successo sono del 15-20% per ogni tentativo nelle donne di età inferiore ai 35 anni, ma diminuiscono drasticamente dopo questa soglia. La tecnica non è generalmente raccomandata per le donne di oltre 40 anni, a causa dei tassi di successo significativamente ridotti in questa fascia d'età. Un recente studio ha sviluppato un modello predittivo che identifica l'età femminile ≥ 35 anni come fattore negativo associato a una riduzione della probabilità di gravidanza, con un odds ratio di 0,63.
Altri fattori prognostici cruciali includono i livelli di ormone antimülleriano (AMH), che quando inferiori a 1 ng/ml sono associati a una riduzione del 50% delle probabilità di successo. La conta totale di spermatozoi progressivamente mobili (TPMSC) rappresenta un altro parametro fondamentale, con valori inferiori a 5 milioni che comportano una riduzione del 53% delle probabilità di gravidanza. Le diagnosi di endometriosi, fattore tubarico unilaterale o alterazioni anatomiche sono associate a una diminuzione del 46% delle probabilità di successo rispetto ad altre condizioni.
Indicazioni Cliniche e Criteri di Selezione
Le principali indicazioni includono i problemi di eiaculazione di tipo anatomico, psicologico o nervoso, che impediscono il normale deposito del liquido seminale nel tratto riproduttivo femminile. Queste condizioni possono derivare da disfunzioni sessuali, traumi spinali, diabete o altre neuropatie che interferiscono con il meccanismo eiaculatorio normale.
Le coppie con sterilità di origine sconosciuta rappresentano un'altra importante categoria di candidati per l'IUI. In questi casi, nonostante un'approfondita valutazione diagnostica, non vengono identificate cause specifiche di infertilità in nessuno dei due partner. L'inseminazione intrauterina offre in queste situazioni un approccio terapeutico razionale che può superare eventuali barriere subcliniche non identificate durante gli accertamenti diagnostici standard.
Dal punto di vista maschile, l'IUI è indicata nelle condizioni di subfertilità caratterizzate da parametri seminali leggermente compromessi, come oligozoospermia lieve o moderata, astenozoospermia o teratozoospermia. La preparazione del campione seminale in laboratorio permette di concentrare e selezionare gli spermatozoi di migliore qualità, compensando parzialmente le limitazioni quantitative o qualitative del liquido seminale nativo.
Nelle donne, l'IUI può essere utilizzata in casi di anovulazione quando la stimolazione ovarica ha ripristinato l'ovulazione ma la gravidanza non si verifica spontaneamente. Inoltre, alcune condizioni cervicali che possono ostacolare il passaggio degli spermatozoi, come alterazioni del muco cervicale, possono beneficiare di questa tecnica che bypassa completamente la barriera cervicale.
Limitazioni e Considerazioni Cliniche
Nonostante i suoi vantaggi, l'inseminazione intrauterina presenta alcune limitazioni significative che devono essere considerate nella pianificazione terapeutica. Il tasso di successo relativamente modesto per ciclo significa che molte coppie dovranno sottoporsi a cicli multipli per raggiungere la gravidanza, con implicazioni economiche e psicologiche non trascurabili. Anche se l'IUI può essere meno costosa rispetto alla fecondazione in vitro, i costi dei tentativi multipli e dei farmaci associati continuano ad aumentare, insieme all'impatto emotivo del fallimento ripetuto.
Gli studi indicano che dopo 3 o 4 tentativi falliti, è vivamente consigliato che le coppie valutino l'opportunità di passare a tecniche più avanzate come la fecondazione in vitro. Questa raccomandazione si basa sull'evidenza che i tassi di successo non migliorano significativamente oltre il terzo o quarto ciclo, rendendo la persistenza con l'IUI un approccio meno efficiente dal punto di vista clinico ed economico.
L'evoluzione della medicina riproduttiva ha portato allo sviluppo di modelli predittivi sempre più sofisticati per ottimizzare la selezione delle coppie candidate all'IUI. Il sistema di punteggio clinico recentemente sviluppato, che va da 0 a 5 punti e considera fattori come l'età femminile, i livelli di AMH, la diagnosi di infertilità e i parametri seminali, rappresenta un importante strumento per la counseling individualizzato. Questo approccio personalizzato permette di fornire alle coppie informazioni basate sull'evidenza riguardo alle loro specifiche probabilità di successo, facilitando decisioni informate sul percorso terapeutico più appropriato.
Conclusioni
L'inseminazione intrauterina rimane una pietra miliare nel trattamento dell'infertilità, rappresentando un equilibrio ottimale tra efficacia clinica, invasività procedurale e sostenibilità economica. La sua storia bicentenaria testimonia la solidità del principio scientifico su cui si basa, mentre i recenti sviluppi nei modelli predittivi offrono strumenti sempre più raffinati per la selezione delle coppie candidate. Con tassi di successo che variano dal 10% al 20% per ciclo nelle condizioni ottimali e probabilità cumulative che possono raggiungere il 45% nei casi più favorevoli, l'IUI continua a rappresentare il trattamento di prima linea per molte condizioni di subfertilità.
La chiave del successo dell'IUI risiede nella corretta identificazione delle coppie candidate attraverso un'accurata valutazione dei fattori prognostici, inclusi l'età femminile, i livelli ormonali, la qualità del liquido seminale e la causa sottostante dell'infertilità. Tuttavia, è fondamentale riconoscere i limiti della tecnica e la necessità di transizione tempestiva verso approcci più avanzati quando appropriato, evitando ritardi che potrebbero compromettere ulteriormente le possibilità riproduttive delle coppie.
VUOI SAPERNE DI PIÙ?
Entra in contatto con noi e richiedi una consulenza con uno specialista della PMA
Altro in Approfondimenti
Hai ancora dubbi o semplicemente vuoi approndire altri argomenti sul mondo della procreazione medicalmente assitita? Consulta i nostri articoli, troverai spunti interessanti che sapranno dare risposta ad ogni tua perplessità.