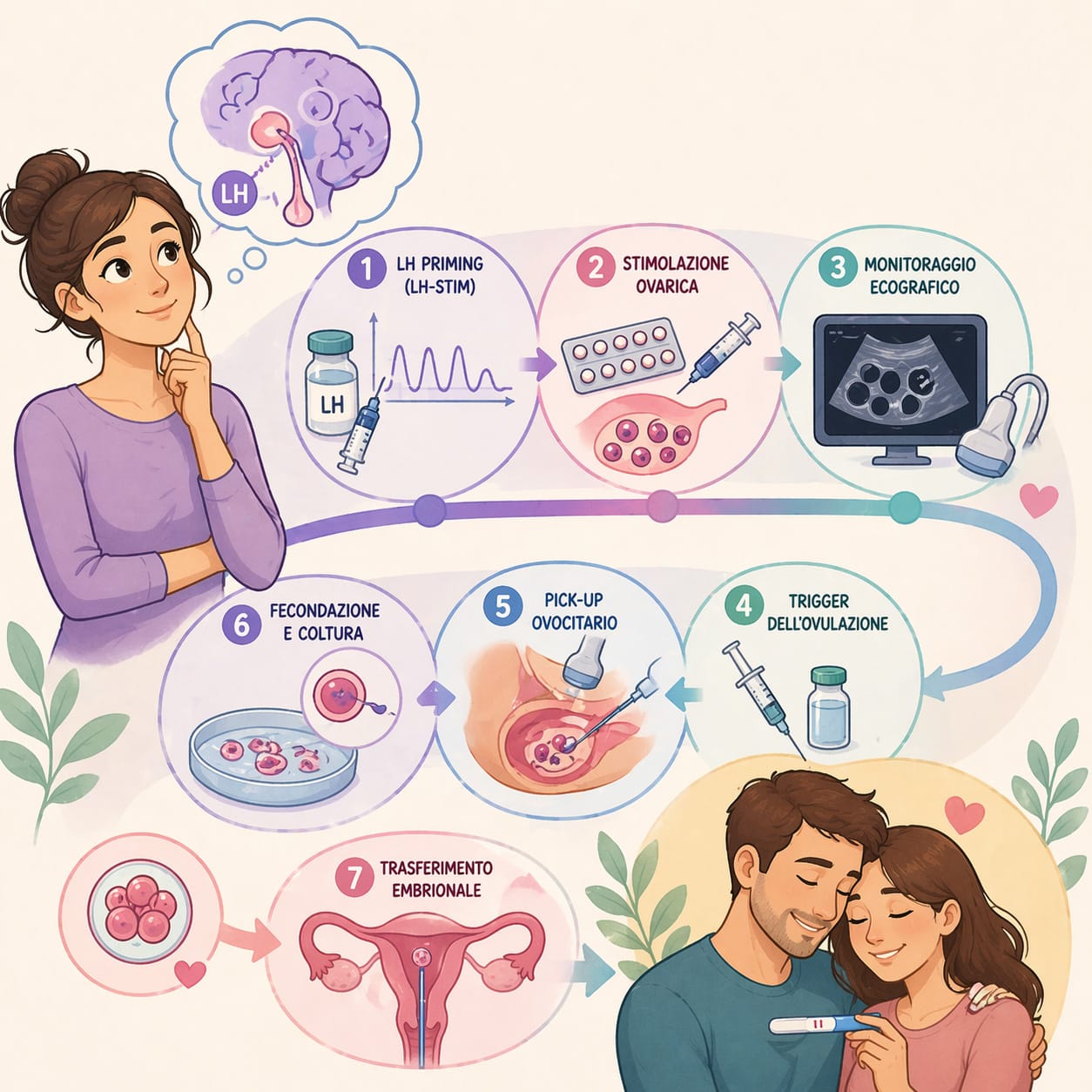
Il protocollo LH Priming (LH-Stim)
Si tratta di una strategia innovativa di “LH priming” pre-stimolazione ovarica, specificamente progettata per le pazienti POSEIDON-4, ossia donne con età materna avanzata (≥35 anni) associata a riserva ovarica diminuita (AFC <5 e/o AMH <1.2 ng/mL) — una categoria che rappresenta circa il 75% dell’intera popolazione delle poor responders secondo i criteri di Bologna.
Razionale fisiopatologico
Il presupposto scientifico su cui poggia il protocollo è il ruolo degli androgeni nella follicologenesi precoce. È ben consolidato che l’attività androgenica intra-ovarica, mediata dall’LH attraverso la stimolazione della steroidogenesi tecale, promuove la crescita follicolare precoce aumentando l’espressione e l’attività dei recettori per l’FSH nelle cellule della granulosa (Vendola et al., 1998; Sen & Hammes, 2010).
Le pazienti POSEIDON-4 presentano una popolazione follicolare ridotta e un’età che ne compromette la competenza ovocitaria. Queste pazienti risultano tipicamente refrattarie all’aumento della dose di gonadotropine, e non sembrano mancare di recettori per l’FSH nei follicoli antrali reclutati. Ciò che manca è piuttosto un numero sufficiente di piccoli follicoli FSH-responsivi all’inizio della stimolazione ovarica. L’idea chiave del protocollo è quindi quella di utilizzare l’LH ricombinante come “priming” pre-stimolatorio per potenziare il sistema LH/androgeno intra-ovarico nei follicoli preantrali e piccoli antrali, incrementando così il pool di follicoli capaci di rispondere efficacemente all’FSH durante la stimolazione successiva.
Descrizione dettagliata del protocollo
Lo studio è stato condotto al centro Biogenesi, tra gennaio 2022 e giugno 2023, su 235 pazienti POSEIDON-4.
Gruppo LH Priming (n=106)
- Down-regulation ipotalamica con GnRH-agonista: somministrazione di triptorelina acetato (0,1 mg/die) a partire dalla fase medio-luteale del ciclo precedente (giorno 18-21 del ciclo).
- Monitoraggio iniziale: dal primo giorno del ciclo mestruale successivo, controllo ecografico e dosaggio dell’estradiolo a giorni alterni, verificando l’assenza di follicoli ≥8 mm e di estradiolo >50 pg/mL
- LH priming: somministrazione di r-LH (150 UI/die) per 7 giorni consecutivi.
- Secondo monitoraggio: al termine del priming, nuova verifica ecografica e ormonale (assenza di follicoli ≥8 mm ed estradiolo >50 pg/mL) prima di avviare la stimolazione.
- Stimolazione ovarica: FSH (300 UI/die) + LH (150 UI/die) in rapporto 2:1, identica al gruppo controllo.
- Trigger: hCG (0,25 mg) quando i follicoli dominanti raggiungono 17-18 mm, con pick-up ovocitario 36 ore dopo.
Gruppo Controllo (n=129)
Le pazienti ricevevano lo stesso schema di stimolazione (FSH+LH 2:1) in un protocollo antagonista flessibile con pre-trattamento con estradiolo (4 mg/die per os dalla fase medio-luteale) per la sincronizzazione follicolare, senza il priming con LH.
Risultati principali
Nella popolazione POSEIDON-4 complessiva
| Outcome | Controllo (n=129) | LH Priming (n=106) | p |
|---|---|---|---|
| Tasso di gravidanza clinica per ciclo | 9,3% | 19,8% | 0,02 |
| Cancellazione del ciclo | 45,0% | 32,1% | 0,03 |
| Embrioni viabili per ciclo | 0,94 ± 1,07 | 1,22 ± 1,09 | 0,02 |
| Embrioni viabili per ovocita inseminato | 38,5% | 48,3% | 0,01 |
| Risposta follicolare e resa ovocitaria | Nessuna differenza | Nessuna differenza | NS |
L’analisi multivariata, controllata per età materna, AMH, metodo di inseminazione e fattore maschile, ha confermato una robusta associazione tra LH priming e gravidanza (OR = 2,52; p = 0,02), indipendentemente dalle variabili confondenti.
Nel sottogruppo con riserva ovarica gravemente ridotta (AMH <0,75 ng/mL)
In 136 pazienti con disponibilità follicolare severamente compromessa:
| Outcome | Controllo (n=77) | LH Priming (n=59) | p |
|---|---|---|---|
| Tasso di gravidanza clinica | ~metà | ~raddoppio | 0,05 |
| Ovociti recuperati per ciclo | 2,2 ± 2,0 | 3,3 ± 2,8 | 0,04 |
| Ovociti recuperati per pick-up | 2,3 ± 2,0 | 3,9 ± 2,6 | <0,01 |
Il dato notevole è che in questo sottogruppo più severo si è osservato anche un aumento della resa ovocitaria — a differenza della popolazione complessiva, dove il beneficio sembra mediato prevalentemente dal miglioramento qualitativo degli ovociti.
Interpretazione dei meccanismi
Gli autori propongono due meccanismi distinti attraverso cui il priming con LH migliora gli esiti:
- Nelle POSEIDON-4 complessive: l’assenza di differenze nella resa follicolare/ovocitaria, combinata con l’aumento della percentuale di ovociti inseminati che producono embrioni viabili, suggerisce un miglioramento qualitativo degli ovociti. L’ipotesi è che l’attività androgenica mediata dall’LH abbia aumentato il numero/proporzione di piccoli follicoli capaci di rispondere efficacemente all’FSH, promuovendo una maturazione ovocitaria più graduale e omogenea durante la crescita follicolare antrale. Ciò è coerente con evidenze recenti secondo cui la competenza di sviluppo dell’ovocita beneficia di una maturazione graduale e di una comunicazione prolungata con il cumulo ooforo
- Nelle POSEIDON-4 con AMH <0,75: oltre al miglioramento qualitativo, si aggiunge un incremento quantitativo della resa ovocitaria. L’LH priming potrebbe aver promosso una maturazione più omogenea all’interno della coorte follicolare, aumentando la proporzione di follicoli sani/adeguatamente maturati al momento del pick-up.
Contesto nella letteratura
Questo protocollo si inserisce in una linea di ricerca iniziata con lo studio pioneristico di Durnerin et al. (2008), che per primi hanno utilizzato un priming di 7 giorni con r-LH (300 UI/die) in normo-responders, e con il lavoro di Ferraretti/Gianaroli et al. (2014) — pubblicato su BioMed Research International — che hanno testato un priming di 4 giorni con r-LH (150 UI/die) in giovani poor responders ripetute, dimostrando un miglioramento della resa ovocitaria e dei tassi di nati vivi. Tuttavia, nessuno studio precedente aveva valutato specificamente l’impatto di un priming con LH sugli esiti ICSI/IVF delle pazienti POSEIDON-4.
Limiti e prospettive
Gli autori riconoscono alcune limitazioni:
- Natura retrospettiva dello studio, che non consente di escludere completamente variabili confondenti non identificate.
- Diversi protocolli di down-regulation nei due gruppi (agonista lungo vs. antagonista flessibile), anche se la letteratura indica che queste strategie performano in modo equivalente nelle poor responders.
- Numerosità campionaria: sufficiente a dimostrare una differenza significativa nell’outcome primario (gravidanza clinica), ma che richiederebbe replicazione su campioni più ampi per variabili come impianto e gravidanza per ET, per le quali sono stati osservati solo trend statistici.
- Mancano dati sui tassi di nati vivi, poiché il team ha scelto di divulgare i risultati precocemente data la rilevanza clinica per una popolazione in crescita, per la quale il ritardo terapeutico può ulteriormente compromettere la prognosi.
I prossimi passi prevedono studi randomizzati controllati per confermare se l’effetto robusto sulla gravidanza clinica si traduca in un corrispondente aumento dei tassi di nati vivi.
In sintesi
Il protocollo LH Priming rappresenta un approccio originale che sposta il focus dalla sola stimolazione ovarica al “conditioning” pre-stimolatorio della riserva follicolare. Il concetto centrale — somministrare LH “prima” e non “durante” la stimolazione con FSH — è l’elemento di novità rispetto alla classica supplementazione con LH durante la stimolazione. I dati preliminari, pur necessitando di conferma prospettica, indicano che questa strategia può quasi raddoppiare il tasso di gravidanza clinica in una delle categorie di pazienti più complesse della medicina riproduttiva contemporanea.