Premessa e Contesto Storico
Il protocollo DuoStim — noto anche come “Shanghai Protocol” o “Double Stimulation Protocol” — rappresenta una delle innovazioni più significative nel campo della stimolazione ovarica controllata (COS) degli ultimi dieci anni. L’idea di eseguire due stimolazioni ovariche consecutive, una in fase follicolare e una in fase luteale dello stesso ciclo mestruale, ha sfidato un dogma che ha dominato la medicina della riproduzione per decenni: quello secondo cui la follicologenesi utile avviene esclusivamente durante la fase follicolare del ciclo.
La nascita del protocollo è attribuita al gruppo di Kuang e colleghi (Shanghai, Cina), che per primi hanno dimostrato la fattibilità clinica della stimolazione in fase luteale (Luteal Phase Stimulation, LPS) come strategia indipendente e, successivamente, in combinazione con la classica stimolazione follicolare (Follicular Phase Stimulation, FPS)
Basi Fisiologiche: la Teoria delle Onde Follicolari
Il paradigma classico superato
Per lungo tempo si è ritenuto che, in ogni ciclo mestruale, un’unica coorte di follicoli antrali venisse reclutata in fase follicolare precoce, con la selezione di un singolo follicolo dominante e la regressione degli altri. Questa visione implicava che la finestra utile per la stimolazione ovarica fosse limitata ai primi giorni del ciclo.
La teoria delle multiple onde follicolari
Studi ecografici longitudinali condotti da Baerwald e Pierson hanno dimostrato che la follicologenesi non segue un percorso lineare e unico, ma si sviluppa secondo un modello “a onde”, analogo a quanto osservato da tempo in medicina veterinaria, in particolare nei bovini. In ciascun ciclo mestruale, si verificano tipicamente 2-3 onde di reclutamento follicolare:
· Pattern a 2 onde (65-70% delle donne): un’onda nella fase follicolare e una nella fase luteale
· Pattern a 3 onde (30-35% delle donne): due onde nella fase follicolare e una nella fase luteale
Il punto fondamentale è che la competenza degli ovociti reclutati nelle varie onde è comparabile, indipendentemente dalla fase del ciclo in cui avviene il reclutamento.
La teoria del reclutamento continuo
Parallelamente, la “continuous recruitment theory” ha suggerito che i follicoli antrali vengano continuamente reclutati per crescere e regredire durante l’intero ciclo ovarico. Questa visione complementare supporta l’idea che, somministrando gonadotropine esogene anche in fase luteale, sia possibile “salvare” coorti di follicoli altrimenti destinati all’atresia, reclutandoli e portandoli a maturazione.
L’ambiente ormonale della fase luteale — caratterizzato da elevati livelli di progesterone — non compromette la competenza ovocitaria. Anzi, il progesterone endogeno agisce come soppressore naturale del surge di LH, riducendo il rischio di ovulazione prematura durante la seconda stimolazione, un vantaggio che si è dimostrato clinicamente rilevante.
Struttura del Protocollo DuoStim
Fase preparatoria: il priming con estradiolo
Il protocollo, nella sua forma più consolidata, prevede un pre-trattamento con estradiolo valerato 4 mg/die a partire dal giorno 21 del ciclo precedente, con l’obiettivo di:
· Sincronizzare lo sviluppo follicolare
· Prevenire la crescita di un follicolo dominante precoce
· Ridurre la formazione di cisti funzionali
· Facilitare la programmazione del ciclo IVF
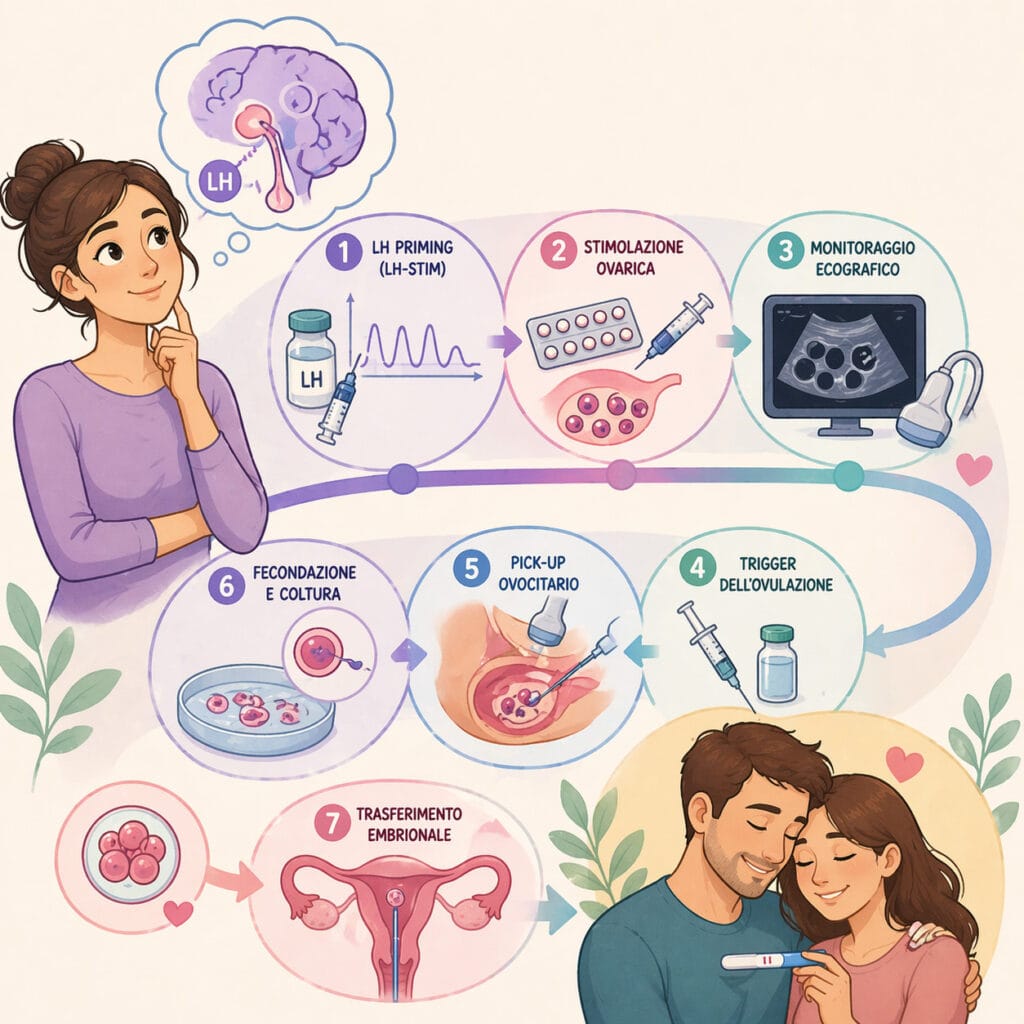
Prima stimolazione: Fase Follicolare (FPS)
1. Ecografia basale e valutazione delle ovaie al giorno 2-3 del ciclo mestruale; sospensione del priming con estradiolo
2. Inizio della stimolazione con gonadotropine:
o Schema di riferimento: rFSH 300 UI/die + rLH 75-150 UI/die per 4 giorni iniziali
o Dosaggio fisso o personalizzato in base a età, AMH, AFC
3. Monitoraggio ecografico dal giorno 5 della stimolazione, poi ogni 2-3 giorni
4. Soppressione del surge di LH: GnRH-antagonista flessibile quando il follicolo leader raggiunge ≥13-14 mm
5. Trigger dell’ovulazione: GnRH-agonista — scelta preferenziale nel DuoStim rispetto all’hCG, per i seguenti motivi:
o Emivita più breve → luteolisi più rapida → reclutamento follicolare per la seconda stimolazione facilitato
o Riduzione del rischio di OHSS
o Nessun impatto sulla competenza ovocitaria
6. Pick-up ovocitario a 35-36 ore dal trigger
Intervallo tra le due stimolazioni
La seconda stimolazione inizia 5 giorni dopo il primo pick-up, indipendentemente dal numero di follicoli antrali visibili. Questo intervallo consente la luteolisi completa indotta dal trigger con GnRH-agonista
Seconda stimolazione: Fase Luteale (LPS)
1. Ripresa della stimolazione con lo stesso protocollo e lo stesso dosaggio della prima fase (rFSH ± rLH)
2. Prevenzione del surge di LH: in fase luteale il progesterone endogeno già elevato fornisce una parziale protezione. Tuttavia, si aggiunge comunque:
o GnRH-antagonista flessibile (schema classico), oppure
o Progestinico orale (medrossiprogesterone acetato 10 mg/die o progesterone micronizzato 200 mg/die) → schema PPOS
3. Monitoraggio ecografico e ormonale analogo alla prima stimolazione
4. Trigger: GnRH-agonista o hCG ricombinante (a seconda del contesto clinico)
5. Secondo pick-up ovocitario a 35-36 ore dal trigger
Strategia biologica: freeze-all obbligatorio
Un aspetto cruciale del DuoStim è che tutti gli embrioni devono essere vitrificati (strategia freeze-all). Il transfer embrionario fresco non è fattibile, poiché:
· L’endometrio non è recettivo dopo la doppia stimolazione
· La soppressione del surge di LH in fase luteale impedisce la preparazione endometriale fisiologica
Tutti gli embrioni vengono coltivati fino allo stadio di blastocisti con la possibilità di eseguire la biopsia del trofoectoderma e il test genetico pre-impianto per aneuploidie (PGT-A), con successiva crioconservazione mediante vitrificazione.
Varianti del Protocollo DuoStim
DuoStim con PPOS (Progestin-Primed Ovarian Stimulation)
Il protocollo PPOS applicato al DuoStim è stato recentemente valutato come alternativa al classico schema con GnRH-antagonista. In questo approccio:
· Medrossiprogesterone acetato 10 mg/die o progesterone micronizzato orale 200 mg/die vengono somministrati dal primo giorno della stimolazione e mantenuti per tutta la durata del ciclo DuoStim
· Non è necessario l’uso di GnRH-antagonista iniettabile
· Vantaggi: riduzione del numero di iniezioni, minor costo, maggiore compliance della paziente, somministrazione orale più semplice
· Risultati: uno studio retrospettivo su 444 coppie (Vaiarelli et al., J Assist Reprod Genet, 2024) ha dimostrato che PPOS-DuoStim e antagonista-DuoStim producono risultati comparabili in termini di tasso di blastocisti euploidi per ovociti MII (EBR per MII) e tasso cumulativo di nati vivi (CLBR: 26% vs 29%, non significativo)
Lo studio BISTIM (Massin et al., studio francese RCT multicentrico), utilizzando progesterone naturale nella fase luteale al posto dell’antagonista, ha confermato che l’inibizione del surge di LH da parte del progesterone è efficace e sicura, rendendo superfluo l’uso di GnRH-antagonisti nella LPS.
Protocollo di Alicante: stimolazione continua con Corifollitropina alfa
Il gruppo dell’Instituto Bernabeu ha proposto un approccio innovativo che semplifica radicalmente il protocollo DuoStim:
· Corifollitropina alfa, un FSH a lunga durata d’azione, viene somministrata ogni 8 giorni (una volta alla settimana) per tutta la durata del ciclo DuoStim
· Progesterone micronizzato orale 200 mg/die viene somministrato ininterrottamente dal primo giorno della stimolazione follicolare fino al trigger della fase luteale, per la prevenzione del surge di LH
· Risultati (pilot study su 15 pazienti matchate con 15 controlli):
o Resa ovocitaria comparabile: 13.3 ± 6.9 vs 11.8 ± 6.1 (COCs totali)
o Ovociti MII comparabili: 10.4 ± 6.3 vs 9.2 ± 4.6
o Riduzione drastica del numero di iniezioni: 4.5 ± 1.4 vs 35.2 ± 12.2 (p = 0.0007)
Il Ruolo dell’LH nel DuoStim
Uno degli aspetti più discussi e approfonditi nella letteratura recente è il ruolo dell’ormone luteinizzante (LH) nel contesto DuoStim.
Nelle pazienti poor-prognosis (ridotta riserva ovarica, età avanzata), l’LH svolge un ruolo biologico cruciale:
· Promozione della steroidogenesi: stimola le cellule della teca a produrre androgeni, substrato per la conversione in estrogeni nelle cellule della granulosa
· Miglioramento della follicologenesi: favorisce il reclutamento dei follicoli pre-antrali e antrali
· Potenziamento della sensibilità all’FSH: aumenta l’espressione dei recettori per l’FSH nelle cellule della granulosa
· Ripristino dell’LH dopo trigger agonista: nella seconda stimolazione, i livelli di LH possono essere significativamente ridotti per effetto della desensibilizzazione ipofisaria indotta dal trigger con GnRH-agonista della prima fase. La supplementazione con rLH potrebbe ripristinare livelli adeguati
Indicazioni Cliniche
1. Poor Ovarian Responders (POR)
La popolazione target principale del DuoStim è rappresentata dalle pazienti con scarsa risposta ovarica, definita secondo i criteri di Bologna (ESHRE 2011) o la classificazione POSEIDON:
· AMH ≤ 1.5 ng/mL
· AFC ≤ 5-6 follicoli antrali
· ≤ 5 ovociti recuperati in un precedente ciclo IVF
· Età materna ≥ 35 anni
2. Preservazione della fertilità in pazienti oncologiche
Il DuoStim si è dimostrato particolarmente adatto per la preservazione della fertilità nelle pazienti oncologiche, dove la necessità di massimizzare la resa ovocitaria in tempi rapidi è critica per non ritardare il trattamento antineoplastico.
3. PGT-A e accumulo di ovociti/embrioni
Il DuoStim è particolarmente vantaggioso quando combinato con la diagnosi genetica pre-impianto per aneuploidie (PGT-A), poiché:
· Aumenta il pool di blastocisti disponibili per il test genetico
· Riduce il tempo per ottenere almeno una blastocisti euploide (23.3 ± 2.8 giorni con DuoStim vs 44.1 ± 2.0 giorni con due stimolazioni convenzionali)
· Riduce la necessità di cicli multipli, con impatto positivo sulla compliance
4. Social freezing e preservazione elettiva
Recentemente, l’indicazione si è estesa anche alla preservazione elettiva della fertilità (social freezing), dove il DuoStim permette di massimizzare il numero di ovociti maturi vitrificati in un singolo ciclo mestruale, riducendo tempi e numero di cicli necessari.
Risultati Clinici: Cosa Dice la Letteratura
Resa ovocitaria
Tutte le principali meta-analisi convergono nel dimostrare un aumento significativo della resa ovocitaria con il DuoStim rispetto alla stimolazione convenzionale singola:
· Meta-analisi di Glujovsky et al.: +3.35 ovociti MII (MD 3.35, 95% CI 2.54–4.15, p < 0.05)
· Meta-analisi di Sfakianoudis et al.: resa ovocitaria e MII significativamente più alte; la LPS ≥ FPS
· Meta-analisi di Zeng et al.: aumento significativo degli ovociti totali (p < 0.00001); riduzione del tempo per ottenere blastocisti euploidi nei cicli PGT-A
Competenza ovocitaria e qualità embrionaria
Un dato fondamentale è che gli ovociti ottenuti dalla LPS hanno la stessa competenza di quelli della FPS in termini di:
· Tasso di fertilizzazione
· Tasso di blastulazione
· Tasso di euploidia (PGT-A)
· Outcomes clinici dopo transfer di blastocisti euploide singola
· Outcomes ostetrici e neonatali
Live Birth Rate e Time-to-Pregnancy
Il tasso di nati vivi (LBR) e il tasso cumulativo di nati vivi (CLBR) rappresentano l’endpoint più significativo. I dati disponibili indicano:
· CLBR comparabile tra DuoStim e due stimolazioni convenzionali (22.7% vs 25%, NS; studio Canosa et al., Life, 2025)
· Tempo significativamente ridotto: il time-to-live-birth è di 81.5 ± 15.5 giorni con DuoStim vs 153.7 ± 78.2 giorni con due stimolazioni convenzionali (p < 0.001)
· Riduzione del drop-out: il 13% delle pazienti nel gruppo stimolazione convenzionale ha abbandonato il trattamento prima della seconda stimolazione; nessun drop-out nel gruppo DuoStim
Lo studio BISTIM: il primo RCT multicentrico
Lo studio BISTIM (Massin et al., Human Reproduction, 2023), condotto in 4 centri IVF francesi dal 2018 al 2021, rappresenta il primo RCT multicentrico dedicato al confronto tra DuoStim e due stimolazioni convenzionali in pazienti POR (criteri di Bologna):
· 88 donne randomizzate (44 DuoStim, 44 convenzionale)
· Risultato principale: nessuna differenza nel numero totale e maturo di ovociti recuperati tra DuoStim e due cicli antagonista consecutivi
· Tuttavia, il DuoStim ha consentito di ottenere i risultati in un unico ciclo mestruale, con vantaggi in termini di compliance e tempistica
· Il tempo medio tra il primo e il secondo pick-up è stato di 0.3 ± 0.5 mesi nel gruppo DuoStim vs 2.8 ± 1.3 mesi nel convenzionale
Sicurezza: Outcomes Ostetrici e Neonatali
Dati sulla sicurezza riproduttiva
Lo studio multicentrico di Vaiarelli et al. pubblicato su Human Reproduction rappresenta il primo lavoro ad esaminare gli esiti riproduttivi dei bambini nati grazie al DuoStim. I risultati hanno dimostrato che i bambini nati da blastocisti euploidi derivanti dalla LPS hanno lo stesso outcome perinatale di quelli nati da blastocisti derivanti dalla FPS:
| Parametro | FPS-derivati | LPS-derivati | Significatività |
| Tasso di nati vivi | Comparabile | Comparabile | NS |
| Età gestazionale | Comparabile | Comparabile | NS |
| Peso alla nascita | Comparabile | Comparabile | NS |
| Parto pretermine | Comparabile | Comparabile | NS |
| Basso peso alla nascita | Comparabile | Comparabile | NS |
Lo studio di Chen et al. ha confermato risultati comparabili per peso alla nascita, difetti alla nascita e mortalità neonatale. Il follow-up più esteso è quello di Jiang et al. (2.208 bambini seguiti fino a 3 anni), che non ha riscontrato differenze in anomalie congenite, crescita fisica e stato di salute.
Rischio di OHSS
Il rischio di OHSS nel DuoStim è molto basso (< 1%) nelle pazienti POR, grazie all’uso sistematico del trigger con GnRH-agonista. Il rischio potrebbe essere maggiore nelle pazienti oncologiche giovani con buona riserva ovarica, dove è necessaria una vigilanza aggiuntiva.
Fattori Predittivi e Counseling Personalizzato
Età vs AMH: il fattore predittivo determinante
I dati di Litwicka et al. (2025) hanno fornito un’evidenza importante: l’età materna, più dell’AMH, predice la prognosi per l’ottenimento di blastocisti euploidi. Nelle pazienti over 42, il 48% non ha ottenuto blastocisti euploidi dalla FPS; di queste, il 23.3% le ha ottenute dalla LPS. L’AMH, invece, non differiva significativamente tra chi otteneva embrioni e chi no.
Considerazioni Farmaco-economiche e di Compliance
Costo del trattamento
Il DuoStim richiede una quantità maggiore di gonadotropine rispetto a un singolo ciclo convenzionale (circa il doppio), ma:
· Evita un secondo ciclo completo: il costo complessivo di un DuoStim è inferiore a quello di due cicli separati
· Riduce i costi indiretti: meno visite, meno ecografie, meno giorni di lavoro persi
· Riduce il drop-out: la continuità del trattamento evita la perdita di pazienti tra un ciclo e l’altro, un problema rilevante nelle POR
Compliance e burden per la paziente
Uno degli aspetti più apprezzati del DuoStim è l’impatto sulla compliance:
· Le pazienti vivono un unico periodo di trattamento intensivo anziché due cicli separati nel tempo
· Il protocollo con PPOS riduce ulteriormente il burden (somministrazione orale vs iniettiva per la soppressione del surge LH)
· Il protocollo di Alicante (corifollitropina alfa settimanale) riduce il numero di iniezioni da ~35 a ~4-5, con un impatto psicologico ed emotivo notevolmente inferiore
· La riduzione del drop-out è stata documentata in modo consistente: nel gruppo DuoStim nessuna paziente ha abbandonato il trattamento, contro il 13% nel gruppo stimolazione convenzionale sequenziale
Limiti e Controversie
Qualità delle evidenze
Nonostante la mole crescente di dati, è necessario riconoscere alcuni limiti:
· La maggior parte degli studi è retrospettiva e monocentrica
· I campioni sono spesso piccoli (da 15 a 310 pazienti)
· L’eterogeneità nelle definizioni di POR (Bologna, POSEIDON, criteri non standardizzati) rende difficili i confronti diretti
· Lo studio BISTIM, pur essendo un RCT, non ha dimostrato superiorità del DuoStim in termini di resa ovocitaria assoluta rispetto a due cicli convenzionali
· I dati sui live birth rate a lungo termine sono ancora limitati
· Non esistono ancora analisi formali di costo-efficacia validate in modo prospettico
Il dibattito sulla superiorità vs efficienza
Un punto chiave del dibattito clinico è la distinzione tra efficacia (numero di ovociti/embrioni euploidi ottenuti) e efficienza(tempo per ottenere quei risultati):
· Il DuoStim non è necessariamente superiore in efficacia rispetto a due cicli convenzionali
· Ma è significativamente più efficiente: riduce il time-to-pregnancy, il time-to-live-birth e il tasso di abbandono
· In pazienti dove il fattore tempo è critico (oncologiche, età avanzata), questa efficienza diventa un vantaggio sostanziale
Conclusione
Il protocollo DuoStim rappresenta un cambio di paradigma nella stimolazione ovarica controllata, fondato su basi fisiologiche solide (la teoria delle onde follicolari e del reclutamento continuo) e supportato da un corpo crescente di evidenze cliniche. Non si tratta di un semplice “raddoppio” della stimolazione, ma di un approccio che sfrutta la biologia naturale del ciclo ovarico per massimizzare la resa ovocitaria in un’unica finestra temporale.
Le sue applicazioni principali — nelle poor responders, nelle donne di età materna avanzata, nella preservazione della fertilità oncologica e nei cicli PGT-A — ne fanno uno strumento di crescente importanza nell’armamentario del medico della riproduzione. La sicurezza del protocollo, confermata dai dati neonatali e ostetrici disponibili, è rassicurante, sebbene il follow-up a lungo termine rimanga un obiettivo prioritario.