Introduzione e Definizione
Il protocollo di stimolazione ovarica lungo rappresenta una delle strategie terapeutiche più consolidate e ampiamente utilizzate nella procreazione medicalmente assistita (PMA) e nella fecondazione in vitro (FIVET/ICSI). Questo approccio si caratterizza per l’utilizzo di analoghi agonisti dell’ormone di rilascio delle gonadotropine (GnRH-a) per ottenere una soppressione controllata dell’asse ipofisi-gonade prima di iniziare la stimolazione ovarica propriamente detta.
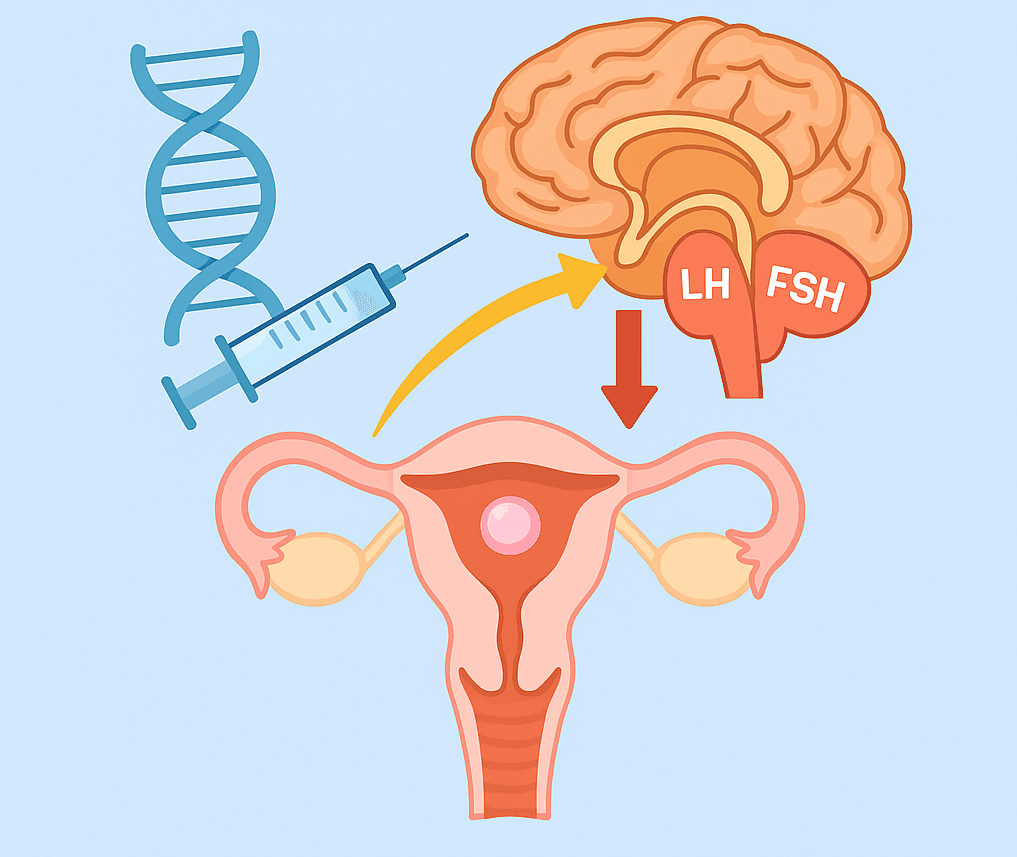
Il razionale di questo protocollo è quello di bloccare la secrezione delle gonadotropine endogene, in particolare dell’ormone luteinizzante (LH), prevenendo così la possibilità di insorgenza di un picco intempestivo di questo ormone con conseguente ovulazione spontanea e cancellazione del ciclo di trattamento.
Meccanismo d’Azione degli Agonisti del GnRH
Gli agonisti del GnRH sono analoghi sintetici dell’ormone naturale caratterizzati da modifiche strutturali che ne aumentano la potenza e la stabilità. La loro azione si sviluppa in due fasi distinte:
Fase Iniziale di Stimolazione (Flare-up)
Nella prima fase, che può durare fino a due settimane, gli agonisti determinano una superattivazione dei recettori ipofisari con conseguente aumento della secrezione gonadotropinica e transitoria stimolazione dei livelli di ormoni steroidei.Questo effetto, noto come “flare-up” o “fiammata”, comporta inizialmente un rilascio massiccio di FSH e LH endogeni6.
Fase di Desensibilizzazione
Successivamente si verifica la desensibilizzazione dei recettori ipofisari ed il blocco della secrezione di gonadotropine. L’inibizione dell’LH e dell’FSH è di tipo non competitivo e non superabile dalla somministrazione di GnRH nativo. La fase di desensibilizzazione si prolunga alcuni giorni oltre la sospensione della somministrazione del GnRH-a.
Protocollo Operativo
Il protocollo lungo prevede la somministrazione del GnRH agonista generalmente a partire dalla fase medio-luteale del ciclo precedente la stimolazione (tipicamente dal 21° giorno del ciclo). La desensibilizzazione ipofisaria si ottiene dopo circa 14 giorni dall’inizio del trattamento con GnRH agonisti. Contemporaneamente si procede alla stimolazione con gonadotropine con la continuazione del GnRH agonista dal secondo giorno del ciclo mestruale fino al giorno precedente la somministrazione di hCG.
La stimolazione ovarica prosegue fino a quando i follicoli raggiungono le dimensioni appropriate (superiori a 17 mm) e il livello di estradiolo è ottimale. A questo punto si somministra hCG (human chorionic hormone) o gonadotropina corionica per ottenere la maturazione ovarica finale, 32-36 ore prima del prelievo degli ovociti.
Farmaci Utilizzati
Principali Agonisti del GnRH
I principali farmaci utilizzati nel protocollo lungo includono:
- Triptorelina: disponibile in formulazioni da 0,1 mg per somministrazione giornaliera
- Leuprolina : utilizzato in dosaggi di 1 mg per via sottocutanea
- Buserelin: meno frequentemente utilizzato nella pratica clinica attuale
Modalità di Somministrazione
Le diverse vie di somministrazione dei GnRH agonisti possono influenzare il loro assorbimento ed il grado di soppressione. La via sottocutanea consente un buon assorbimento del farmaco e, a seconda della molecola impiegata, la frequenza della somministrazione è di 12-24 ore. Sono disponibili anche formulazioni a rilascio lento (depot) che possono essere somministrate per via intramuscolare o sottocutanea e consentono un assorbimento continuo per almeno quattro settimane.
Vantaggi del Protocollo Lungo
Controllo Ottimale della Stimolazione
Il protocollo lungo consente allo specialista di controllare completamente la stimolazione ovarica, evitando una luteinizzazione precoce ovvero un picco di LH intempestivamente determinato come risposta a concentrazioni crescenti di estrogeni quando il follicolo è ancora immaturo.
Efficacia Clinica Documentata
Studi clinici hanno dimostrato che il trattamento con GnRH agonisti più gonadotropine comporta un maggior numero di ovociti recuperati (9.3 vs 6.2), un maggior numero di embrioni trasferiti (4.3 vs 2.8) e una più alta percentuale di gravidanza clinica (20% vs 14%) rispetto all’utilizzo della sola stimolazione con gonadotropine. Il protocollo lungo offre una maggiore flessibilità nella programmazione dei cicli di trattamento, permettendo una migliore organizzazione delle procedure cliniche.
Svantaggi e Limitazioni
Durata Prolungata del Trattamento
Il protocollo lungo richiede un periodo di trattamento più esteso rispetto ad altri protocolli, con conseguente aumento del costo del trattamento e maggiore esposizione ormonale. La durata complessiva può raggiungere le 4 settimane.
Effetti Collaterali della Soppressione
La profonda soppressione ipofisaria indotta dagli agonisti del GnRH si associa a sintomi menopausali quali vampate di calore, sudorazione notturna, calo della libido, secchezza vaginale, mal di testa, nausea e depressione. Questi effetti sono correlati alla carenza estrogenica indotta dal trattamento.
Problematiche della Fase Luteale
La responsività ipofisaria non si ristabilisce rapidamente dopo l’interruzione del trattamento, complicando il supporto della fase luteale. Poiché gli effetti soppressivi della somministrazione del GnRH agonista persistono durante la fase luteale, è necessario un adeguato supporto di questa fase.
Rischio di Iperstimolazione
Non è infrequente la comparsa di una sindrome da iperstimolazione ovarica (OHSS), particolare condizione che può rappresentare una complicanza seria del trattamento.
Indicazioni e Controindicazioni
Indicazioni Principali
Il protocollo lungo è particolarmente indicato per:
- Pazienti con buona riserva ovarica
- Donne in età riproduttiva con cicli regolari
- Casi che richiedono un controllo ormonale preciso
- Pazienti che hanno mostrato una buona risposta in precedenti stimolazioni
Considerazioni per l’Età
Mentre il protocollo lungo può essere utilizzato in donne di varie età, alcune considerazioni suggeriscono che per pazienti “più avanti con l’età” (generalmente dai 37 anni in su) o con bassa riserva ovarica, potrebbe essere preferibile considerare protocolli alternativi.
Monitoraggio e Follow-up
Controlli Durante il Trattamento
Il monitoraggio del protocollo lungo prevede controlli ecografici regolari e dosaggi ormonali per valutare la risposta ovarica. I controlli vengono effettuati ogni giorno, ogni 2 giorni o ogni 3 giorni a seconda della fase del trattamento e della risposta individuale.
Parametri di Valutazione
I principali parametri monitorati includono:
- Dimensioni follicolari (target >17 mm per la maturazione finale)
- Livelli di estradiolo
- Spessore endometriale
- Assenza di picchi prematuri di LH
Confronto con Altri Protocolli
Protocollo Corto
A differenza del protocollo lungo, il protocollo corto ha una durata di circa 2 settimane e prevede la somministrazione simultanea di agonisti del GnRH e gonadotropine dal primo giorno del ciclo120. Il protocollo corto sfrutta l’effetto flare-up iniziale per stimolare la produzione di gonadotropine endogene.
Protocolli con Antagonisti
I protocolli con antagonisti del GnRH rappresentano un’alternativa più moderna che evita la fase iniziale di stimolazione e consente una soppressione immediata delle gonadotropine. Gli antagonisti presentano vantaggi in termini di riduzione del rischio di iperstimolazione ovarica e minore durata complessiva del trattamento.
Sviluppi Futuri e Considerazioni
L’uso del protocollo lungo con agonisti del GnRH ha segnato l’inizio di un approccio più moderno della riproduzione assistita, consentendo un controllo efficace dei picchi prematuri di LH. Tuttavia, l’evoluzione delle tecniche di procreazione assistita e lo sviluppo di nuovi farmaci, come gli antagonisti del GnRH, stanno gradualmente modificando le indicazioni per questo protocollo.
La personalizzazione del trattamento rimane fondamentale, e la scelta tra protocollo lungo e alternative deve essere basata su una valutazione individuale che consideri l’età della paziente, la riserva ovarica, la storia clinica precedente e le preferenze individuali. L’obiettivo resta sempre quello di massimizzare l’efficacia del trattamento minimizzando i rischi e gli effetti collaterali per la paziente.